Профессор Аттила Ковач – специалист в области интервенционной онкологии, который более 26 лет проводит малоинвазивные процедуры. С 2012 года он возглавляет Отделение интервенционной радиологии: здесь применяются передовые методики, такие как TACE (трансартериальная химиоэмболизация), для комплексного лечения злокачественных новообразований, в частности опухолей печени и метастазов в печень.
В интервью профессор Ковач рассказывает о роли TACE в современной онкологии: при каких видах рака эта терапия наиболее эффективна, как она сочетается с другими методами лечения и почему играет ключевую роль в паллиативной помощи онкобольным. Он также делится данными последних исследований в области малоинвазивной онкологии и объясняет, какие перспективы для пациентов открывает это стремительно развивающееся направление медицины.

Здравствуйте, профессор Ковач! Спасибо, что согласились на интервью. Расскажите о себе, пожалуйста!
Меня зовут Аттила Ковач. Более 13 лет я занимаю должность главврача специализированного отделения интервенционной радиологии. Фокус работы отделения – это интервенционная онкология и малоинвазивные вмешательства в области интервенционной радиологии и нейрорадиологии. Я провожу малоинвазивную терапию более 26 лет. За это время я приобрел обширный и многогранный опыт – от нейрорадиологических вмешательств до интервенционных процедур по поводу онкологических и сосудистых заболеваний.
В начале карьеры моей специализацией была кардиохирургия, но спустя 4 года работы в этой области я решил, что сфера малоинвазивной терапии все же обладает гораздо большим потенциалом. И вот сейчас, спустя 30 лет, мои предположения полностью подтвердились.
Что касается моей личной жизни, я счастлив в браке, у меня двое замечательных детей. Конечно же, мне бы хотелось уделять семье гораздо больше времени. Но в нашей профессии это совсем непросто – мне приходит множество запросов от пациентов, и я уделяю много времени оказанию им помощи.
Мы проводим многочисленные научно-исследовательские проекты – это также часть нашей работы. Невозможно претендовать на лидирующие позиции в этой современной области медицины, которая развивается невероятными темпами, не имея за плечами основательной научно-исследовательской базы.
Наука и медицина идут рука об руку. Всем известно, что научно-исследовательская деятельность требует больших затрат времени, при этом в нее нужно вкладывать не только время, но и всю свою душу. Но на самом деле это прекрасно, поскольку, к счастью, нам всем это безумно нравится. Так что мы делаем это не по принуждению. Напротив, мы действительно получаем удовольствие от своей работы. Мы всегда в курсе последних событий, что дает нам возможность не только применять новые разработки в клинической практике, но также лично быть причастными к разработке инноваций.
Это просто замечательно – иметь возможность играть столь значимую роль в формировании такого инновационного направления медицины, как малоинвазивная терапия. Именно поэтому я, конечно же, посещаю множество конференций. Здесь, в клинике, мы также самостоятельно проводим как минимум 20 мастер-классов, а если точнее – около 25-26 мастер-классов. Кроме того, я сам являюсь сертифицированным преподавателем. Так что у нас есть возможность многому научить коллег, которые хотели бы улучшить свои навыки в области малоинвазивной терапии, и это для нас очень ценно.
Какие виды TACE сейчас выполняются в вашей клинике?
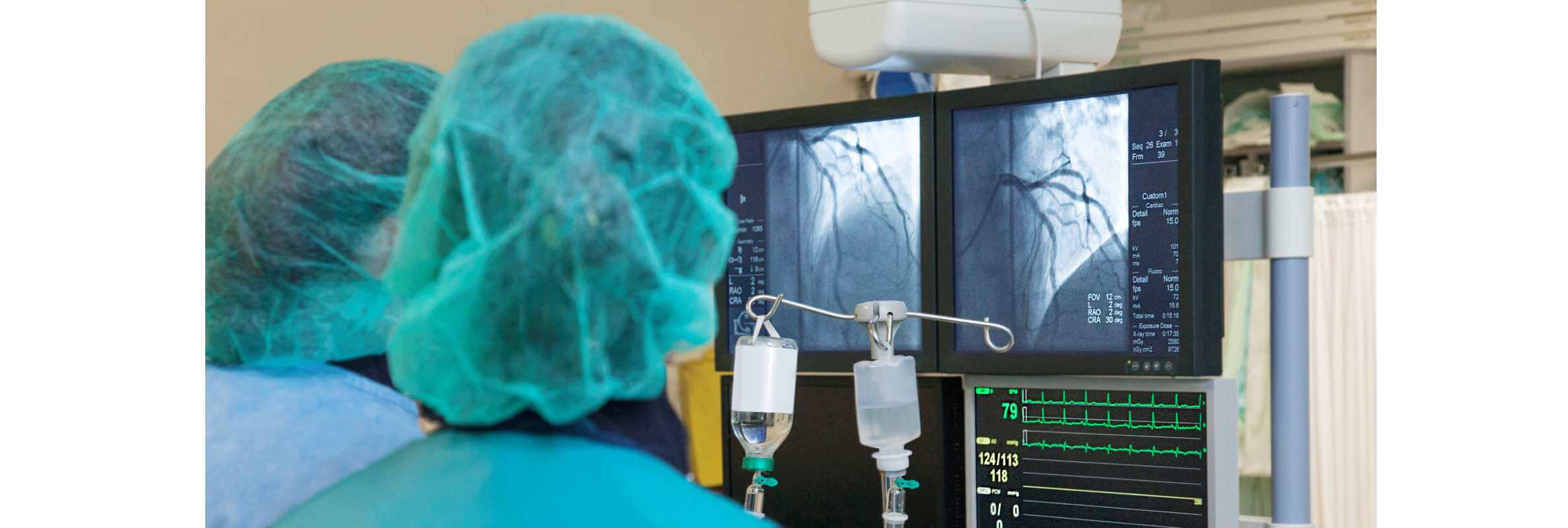
TACE (трансартериальная химиоэмболизация) – это общий термин для обозначения малоинвазивных процедур, предполагающих высокоточную локальную доставку лекарственных препаратов непосредственно к опухолевому очагу. Поскольку это обобщающее название метода, существуют различные варианты комбинации лекарственных препаратов и веществ-носителей. Прежде всего, следует отметить, что TACE является одним из наиболее успешных достижений в области малоинвазивной терапии за последние десятилетия. Она стала незаменимым инструментом в современной междисциплинарной онкологии.
В случае TACE речь идет не только о лечении гепатоцеллюлярной карциномы, но также о широком спектре методов лечения различных опухолей. Здесь сочетаются различные лекарственные препараты с различными веществами-носителями – это обеспечивает высокую степень индивидуализации и адаптации к конкретной клинической ситуации.
В качестве веществ-носителей используются жидкости, если мы говорим о традиционной TACE, или эмболизирующие микросферы, если речь идет о DEB-TACE – трансартериальной химиоэмболизации с использованием микрочастиц, которые электростатически заряжены лекарственным препаратом. Их преимущество заключается в том, что они способны обеспечивать пролонгированную доставку медикамента в опухоль в течение определенного периода времени – до 2 недель, благодаря чему достигается еще лучший терапевтический эффект.
Также в нашей клинике предлагается процедура TARE (трансартериальная радиоэмболизация) или SIRT (селективная внутренняя лучевая терапия). При этом методе лечения радиоактивные вещества объединяются с микросферами, в результате чего на опухоль таргетно воздействуют радиацией, а не лекарственным препаратом.
Для лечения каких типов опухолей, по вашему мнению, TACE в настоящее время считается «золотым стандартом»?
TACE отличается особой эффективностью при лечении активно кровоснабжающихся опухолей. На профессиональном жаргоне мы называем такие опухоли гиперваскуляризированными.
Изначально данный метод предназначался преимущественно для лечения рака печени – гепатоцеллюлярной карциномы. Сейчас показания к проведению трансартериальной химиоэмболизации значительно расширились. Прежде всего, теперь эта процедура применяется для лечения других опухолей высокой степени васкуляризации, но при этом ее также можно проводить при новообразованиях со средней и умеренной степенью васкуляризации. Это важный момент, поскольку на данном этапе уже произошла смена парадигмы. Это означает, что сейчас TACE больше не показана исключительно для лечения опухолей высокой степени васкуляризации. При грамотном подходе к модификации данной терапии она эффективно используется в борьбе с опухолями со средней, умеренной и даже низкой степенью васкуляризации.
Что касается ограничений для проведения TACE, прежде всего это высокая опухолевая нагрузка, например, в печени. То есть, если опухолевая нагрузка настолько велика, что поражается 40-50% объема печени, то вместо TACE лучше будет провести инфузию печеночной артерии (HAI) или химиоперфузию. Нужно таргетно ввести лекарственные препараты для воздействия на раковые клетки, но без проведения эмболизации. Или же можно рассмотреть вариант вышеупомянутой процедуры TARE (радиоэмболизации). Именно такая тактика лечения позволяет добиться лучших результатов.
Как вы определяете, какой именно вариант TACE лучше всего подходит конкретному пациенту?
Есть 4 критерия, которые в конечном итоге помогают в принятии этого решения.
Первый критерий – это, конечно же, тип выявленной у пациента опухоли. О какой именно опухоли идет речь.
Второй важный момент – это степень васкуляризации опухоли, о которой мы только что говорили. По этому критерию определяется интенсивность кровоснабжения новообразования.
Другой важный фактор – это предшествующие методы лечения: системная терапия, хирургическая резекция, например, печени, а также число уже проведенных процедур TACE. Все это приводит к снижению функционального резерва печени, поэтому необходимо адаптировать технику TACE с учетом многообразия доступных вариантов. Отмечу, что TACE не следует воспринимать как стандартный вариант для всех случаев. Эту процедуру нужно рассматривать как прекрасный инструмент, который, благодаря разнообразию его вариантов, всегда можно адаптировать к индивидуальным обстоятельствам и конкретной клинической ситуации.
Четвертым критерием, когда применение TACE ограничено или требует адаптации, является наличие внутриопухолевых «шунтов» на поздних стадиях рака. Такие внутриопухолевые «шунты» представляют собой соединения между артериями и венами. Это означает, что в опухоли нет капиллярного русла, из-за чего микросферы для эмболизации или жидкие эмболизирующие агенты могут бесконтрольно мигрировать через эти «шунты» в венозную систему и оказаться в тех участках тела, где в норме не должно быть ни лекарственных препаратов, ни эмболизирующих веществ. При наличии подобных «шунтов» процедуру TACE необходимо адаптировать соответствующим образом, либо же рассмотреть другие альтернативные методы.
Какую роль играют методы визуализации (например, КТ, МРТ, ЦСА) в планировании лечения методом TACE и контроле хода процедуры?
Методы визуализации, особенно передовые визуализационные технологии, имеют огромное значение – их роль невозможно переоценить. Этот вопрос выходит за рамки нашего интервью, и я постараюсь остановиться на нескольких ключевых моментах.
В интервенционной терапии, в отличие от традиционной хирургии, отсутствует какой-либо тактильный контроль. А значит, планирование перед проведением интервенционного вмешательства должно быть настолько точным, чтобы при помощи визуализации, фактически виртуально, получить представление о доступе к опухоли или патологическому очагу и оптимальном способе провести лечение. В частности, при подготовке к TACE важно определить, через какие именно кровеносные сосуды можно получить доступ к опухоли.
Если проведена адекватная прединтервенционная визуализация, то врач понимает, через какие именно кровеносные сосуды можно получить доступ к патологическому очагу: через один кровеносный сосуд или через несколько, имеет ли орган стандартное анатомическое строение или присутствуют какие-либо особенности.
Следующим решающим моментом является точное определение границ опухоли. Существуют визуализационные методы, при использовании которых можно увидеть лишь некротическое ядро опухоли. Это зона, в которой раковые клетки сами себя канибализируют. Нужно ли проводить в этой зоне какие-либо лечебные манипуляции? Нет.
Намного важнее инфильтрационный барьер вокруг опухоли. Это «фронт», где раковые клетки пытаются проникнуть в соседние здоровые ткани и где иммунная система организма пытается остановить это вторжение – инфильтрацию. Именно в этой зоне мы осознанно хотим и должны проводить терапию. Для этого нам необходимы адекватные методы визуализации, чтобы определить границы такой зоны. Широкая она или узкая? Это тесно связано с результатами терапии.
Мы преподаем эту дисциплину уже более десяти лет, и я очень рад, что теперь появилась осведомленность о том, что зона инфильтрации должна рассматриваться не только как цель лечения, но и как «союзник» малоинвазивной терапии в целом.
И наконец, методы визуализации играют важную роль в анализе эффективности лечения и его мониторинге. Они позволяют определить, проведено ли полноценное воздействие на патологический очаг, как планировалось. Также визуализационные методы помогают контролировать результаты терапии в долгосрочной перспективе – для локального контроля, и дают возможность исключить рецидив опухоли или появление новых метастазов.
В каких случаях вы проводите TACE в комбинации с другими локальными абляционными процедурами (например, РЧА или МВА) или системной терапией?
Зачастую малоинвазивные методы лечения комбинируются. Например, все чаще эндоваскулярные процедуры, такие как TACE, используются в комплексе с чрескожными методами и локальной абляцией. Нам важно добиться локального контроля над опухолью, а не просто провести лечение с применением одного метода и надеяться на лучшее. Нужно мыслить более масштабно. Наша цель – достичь оптимального локального контроля над опухолью. Для этого можно использовать комбинацию из двух или даже трех различных процедур.
Классическим показанием к сочетанию TACE с термоабляцией, радиочастотной абляцией или микроволновой абляцией являются крупные гепатоцеллюлярные карциномы, которые из-за своего большого размера не поддаются лечению исключительно методом термоабляции. Это означает, что деваскуляризация и уменьшение размеров опухоли позволяют провести термоабляцию. Благодаря этому обеспечивается надежный контроль над новообразованием, что было бы невозможно без предшествующей терапии, направленной на уменьшение размеров опухоли.
Нам известно, что сочетание эндоваскулярных чрескожных процедур дает возможность добиться весьма эффективных результатов и при других опухолях, например, при колоректальном раке с метастазами в печень.
Еще один момент – системная химиотерапия и эндоваскулярная химиотерапия также прекрасно дополняют друг друга. Например, если в печени присутствуют множественные метастазы, при этом большая часть этих метастазов реагирует на системную терапию, а небольшая часть – нет, то можно предположить, что в раковых клетках есть определенная мутация, которая вызывает резистентность к системной химиотерапии. В этом случае имеет смысл провести TACE без радикальных изменений в системной химиотерапии. Если известно, что к системной химиотерапии резистентна лишь небольшая часть метастазов, на них можно эффективно воздействовать с помощью TACE.
Так что мы определенно не можем отказаться от мультимодальной визуализации. Это ключевая составляющая процесса. Мы также выступаем за то, чтобы визуализационные исследования, само лечение и последующее контрольное обследование в идеале всегда проводил один специалист. Нет смысла проводить стандартные обследования, которые в итоге малополезны для планирования лечения. И еще менее целесообразно проводить лишь некоторые из необходимых контрольных обследований, по результатам которых невозможно будет в полной мере оценить успешность проведенного лечения.
В идеале за все эти этапы должен отвечать один специалист – это оптимальный способ проведения и контроля лечения. Пациенты всегда приветствуют такой подход. Они сами, их семья, близкие и все участники терапевтического процесса знают, что есть специалист, который осведомлен о том, что было проведено, и каковы следующие шаги.
По вашему личному опыту, какие еще опухоли, помимо гепатоцеллюлярной карциномы (ГЦК), хорошо поддаются лечению методом TACE?
TACE отличается особой эффективностью не только при гепатоцеллюлярной карциноме. Теперь мы также знаем, что это процедура весьма успешно применяется и для лечения других опухолей, в частности рака желчных протоков, метастазов нейроэндокринных опухолей, а также метастазов рака молочной железы, меланомы и, последнее, но не менее важное, – я упоминаю об этом, поскольку заболеваемость этим видом рака неуклонно растет, – при метастазах колоректального рака в печень.
Я настоятельно рекомендую обратить особое внимание на этот момент, ведь из-за культурных особенностей питания к нам все чаще поступают молодые, я бы даже сказал очень молодые, пациенты с раком толстой кишки. У них присутствуют метастазы на ранних стадиях, при этом это пациенты очень молодого возраста. В связи с этим возникает вопрос касательно того, какие именно факторы могли спровоцировать такую агрессивность злокачественного заболевания.
Мы имеем дело не с типичным заболеванием преклонного возраста. С этим видом рака теперь все чаще сталкиваются молодые, и к сожалению, очень молодые пациенты. На этой неделе у нас была немецкая пациентка 1987 года рождения, спортсменка, вегетарианка. Возникает логичный вопрос, почему же так происходит?
Существуют ли конкретные критерии, по которым вы исключаете возможность проведения TACE у того или иного пациента?
Существуют критерии исключения. В первую очередь, учитывается опухолевая нагрузка на печень. При поражении опухолью 40-50% объема печени невозможно эффективно провести стандартную процедуру TACE без повышения риска декомпенсации функции печени – развития печеночной недостаточности.
Другая причина – наложение билиодигестивных анастомозов, например, после определенных хирургических вмешательств или установка стентов в желчных протоках. В таком случае при выполнении TACE, которая приводит к деваскуляризации опухолей печени, что, по сути, и является желаемым результатом лечения, значительно повышается риск вторичного инфицирования через желчные протоки через эти билиодигестивные анастомозы и стенты.
И если инфицирование желчных протоков в конечном итоге приводит к воспалительному процессу (холангит), то необходимо провести срочное лечение, устранить болевой синдром. Почти всегда из-за этого откладывается лечение рака. Это означает паузу в терапии рака, чего, естественно, хотелось бы избежать.
То же самое относится к холестазу. Если желчные протоки расширены, то следует проявить особую осторожность при проведении классической процедуры TACE, поскольку, в отличие от печени, имеющей двойное кровоснабжение, желчные протоки имеют лишь артериальное кровоснабжение. Следовательно, проведение TACE в такой ситуации может усугубить течение холестаза и способствовать его прогрессированию.
Как проводится лечение пациентов со сниженной функцией печени или портальной гипертензией, которым показана процедура TACE?
При сниженном функциональном резерве печени или дисфункции печени, а также при портальной гипертензии, процедуру TACE нужно адаптировать к индивидуальным потребностям пациента. Это является абсолютно необходимым условием. Хорошая новость – это возможно.
Первый вариант – провести TACE максимально селективно или даже суперселективно, воздействуя исключительно на пораженные клетки при минимальном повреждении здоровой ткани печени. Другой вариант – уменьшить дозу лекарственных препаратов или перейти на альтернативные медикаменты.
К тому же очень важно сделать правильный выбор среди столь обширного на сегодняшний день ассортимента эмболизирующих агентов. В последние годы все большую популярность приобретают эмболизирующие агенты временного действия, и это вполне обоснованно. Эти эмболизирующие средства смешиваются с лекарственным препаратом, либо микросферы загружаются медикаментами. С помощью таких микросфер обеспечивается временная окклюзия сосудистого русла, то есть они действуют лишь определенный период времени.
В конечном счете точный срок действия зависит от конкретного препарата: возможна окклюзия сосудистого ложа всего на несколько минут, в результате чего кровоток по таргетным сосудам блокируется на несколько часов или дней. Это дает возможность, максимально точно учитывая резерв печени пациента, провести эффективное и в то же время щадящее для здоровых тканей печени лечение.
Какую роль TACE играет в мультимодальных схемах лечения, например, при ее применении в качестве переходной терапии перед операцией по пересадке печени?
TACE является одобренным методом переходной терапии перед операцией по пересадке печени.
Основная проблема с трансплантацией печени заключается в том, что уже имеющиеся повреждения печени могут привести к снижению ее функции, поэтому пациенты часто не доживают до момента получения донорского органа.
Одним из факторов, предопределяющих или определяющих это, является количество метастазов или, другими словами, степень опухолевой нагрузки при гепатоцеллюлярной карциноме. Это означает, что если есть возможность снизить опухолевую нагрузку или уменьшить размер гепатоцеллюлярной карциномы с помощью таргетной процедуры TACE, то можно выиграть больше времени до момента проведения трансплантации печени в надежде, что пациент доживет до получения донорского органа в хорошем состоянии.
Кроме того, чем меньше опухолевая нагрузка на печень, которую предстоит заменить, тем лучше будут результаты после трансплантации печени.
Применяете ли вы TACE в паллиативном лечении, и если да, то с какой целью?
TACE играет невероятно важную роль в оказании онкобольному паллиативной помощи. При проведении паллиативной терапии, то есть когда невозможно добиться излечения от онкозаболевания, для пациента важны два момента. Первый – увеличение продолжительности жизни, второй – сохранение качества жизни.
Увеличение продолжительности жизни достигается за счет локального контроля над опухолью. При поражении онкопроцессом нескольких органов всегда наблюдается метастазирование или распространение вторичных опухолевых очагов в один из жизненно важных органов, и зачастую это именно печень. Можно провести таргетное лечение таких метастазов, которые могут вызвать компрессию желчных протоков, нижней полой вены и т.д. Мы не можем повлиять на другие вторичные опухолевые очаги в организме, но у нас есть решение конкретной серьезной проблемы – мы можем разрушить метастазы в печени.
Качество жизни определяется контролем симптомов. Если определенные метастазы, например, метастазы в плевру, капсулу печени или кости, вызывают болевой синдром, то именно этот болевой синдром является для пациента определяющим фактором, который очень сильно влияет на его качество жизни.
Когда боли исчезают, онкобольной живет с осознанием того, что у него диагностировали злокачественное заболевание, но качество его жизни из-за этого не снижается, потому что боли нет. И это очень важный момент паллиативной помощи: благодаря профессиональному применению малоинвазивных процедур, не только TACE, но также криоаблации, электрохимиотерапии, периневральной инфильтрации, в конечном итоге можно не только продлить пациенту жизнь, но и улучшить ее качество.
Одним словом, да. Безусловно, малоинвазивные методы лечения, причем весь их спектр, играют чрезвычайно важную роль в сфере паллиативной помощи. К сожалению, как показывает опыт, это очень редко учитывается в повседневной клинической практике, особенно если говорить о раке толстой кишки. В нашей практике было много пациентов, которые благодаря интервенционному лечению прожили еще 10 лет, в то время как при системной терапии их продолжительность жизни составила бы всего 17 месяцев, а это огромная разница – продлить пациенту жизнь более чем на год или более чем на 10 лет. К тому же обеспечивается хорошее качество жизни; это решающий фактор, о котором мы всегда должны открыто говорить с пациентом, что мы и делаем в нашей клинике.
У меня есть пациентка, которая с изначально так называемым «неблагоприятным прогнозом» совершила свое первое кругосветное путешествие. А на сегодняшний день на ее счету уже целых 4 таких кругосветных путешествия, и мы продолжаем получать открытки и фотографии из ее путешествий. В этом и вся суть.
Мы не знаем, и никто не знает, даже эксперты, что же произойдет в области мультимодального лечения рака в ближайшем будущем. Важно преодолеть этот переходный этап, на котором нам нужно «дотянуть» пациента до момента выхода новых медицинских разработок. Если нам это удастся, мы получим огромное преимущество. С сегодняшними знаниями и ресурсами для лечения онкозаболеваний просто невозможно представить, что методы лечения останутся прежними в ближайшие пять лет.
Существуют ли сейчас новые разработки или исследования в области TACE, которые вы считаете перспективными?
Сейчас существует огромное количество публикаций по этой теме, поэтому я предлагаю сосредоточиться на конкретном чрезвычайно актуальным вопросе – лечении метастазов рака толстой кишки.
Не так давно в этом году европейской профессиональной ассоциацией CIRSE были опубликованы данные целевого регистрового исследования, в котором нам удалось продемонстрировать, что процедура TACE обеспечивает весьма эффективные результаты при метастазах колоректального рака. При этом не только при ее применении на поздних стадиях, но и при использовании этой процедуры в сочетании с системной терапией, как упоминалось ранее, а также в комплексе с локальными абляционными видами терапии.
Также хочу напомнить, что более 10 лет назад, точнее 11 лет назад, были опубликованы результаты проспективного рандомизированного исследования, проведенного научно-исследовательской группой под руководством Джаммария Фиорентини и его коллег из Италии. В нем сравнивалась локальная TACE терапия и системная терапия при метастазах колоректального рака на ранних стадиях заболевания. Им удалось продемонстрировать, что общая и беспрогрессивная выживаемость, а также переносимость лечения, были значительно лучше именно при проведении TACE.
Об этом часто забывают, но я всегда акцентирую на этом внимание в ходе своих обучающих семинаров и выступлений на конференциях. Было бы жаль, если бы о результатах этого проспективного рандомизированного исследования просто забыли по неосторожности, ведь они подтверждают эффективность TACE. Лично я всегда готов копать глубже.
Также хотелось бы упомянуть результаты нашего собственного исследования: мы изучали эффективность TACE при метастазах колоректального рака в печень у пациентов с локализацией первичной опухоли в правом и левом отделах толстой кишки. У большинства пациентов, в 80-85% случаев, первичная опухоль локализовалась в левом отделе толстой кишки. Именно в этой группе пациентов нам удалось как минимум в два раза улучшить показатели выживаемости. При этом важным открытием является и то, что особенно в случае локализации первичной опухоли в левом отделе толстой кишки, то есть в нисходящей ободочной кишке и сигмовидной кишке, процедуру TACE необходимо проводить как можно раньше. Своевременное повторное выполнение TACE приносит существенную пользу пациентам, что подтверждает наш личный клинический опыт. Некоторые наши пациенты живут с метастатическим заболеванием уже более 10 лет.
Какие достижения, по вашему мнению, произойдут в ближайшие годы в области разработки эмболизирующих микросфер, носителей или комбинированной терапии?
Как и в недавнем прошлом, мы ожидаем множество инноваций в ближайшей и среднесрочной перспективе. И это замечательно! В настоящее время в области малоинвазивного лечения рака происходит множество изменений.
Прежде всего, я хотел бы отметить значительное усовершенствование технологии производства микрокатетеров. Уже сейчас мы видим, что благодаря усовершенствованным технологиям можно быстрее и с большей точностью получать доступ к опухолям. В ближайшем будущем усовершенствования продолжатся. Катетеры становятся все более контролируемыми и еще более тонкими, что в конечном итоге позволяет нам обеспечивать суперселективный доступ к определенным сосудистым структурам.
Важную роль в этом отношении также играют окклюзионные катетеры, благодаря которым можно предотвратить попадание эмболизирующих материалов в здоровые кровеносные сосуды и участки тела – нецелевую эмболизацию.
Как уже упоминалось, сейчас совершенствуются технологии в области изготовления микросфер для эмболизации, на рынке появляются эмболизирующие микросферы временного действия. Следовательно, по сравнению с теми эмболизирующими материалами, которые применялись ранее, сейчас микросферы не только изготавливаются в соответствии с максимально точными параметрами (имеют одинаковый диаметр и объем), но также отличаются продолжительностью периода распада.
Так что теперь мы располагаем весьма разнообразным арсеналом средств, которые помогают в лечении пациентов, хотя не так давно эти возможности были нам недоступны. Поэтому сейчас как никогда имеет смысл, и я искренне призываю к этому коллег, которые работают в этой области медицины, посещать конференции и курсы по повышению квалификации. Сейчас происходит так много событий, что тех знаний, которые у нас были 10 лет назад, попросту недостаточно. С теми знаниями невозможно далеко продвинуться. Более того, с ними невозможно обеспечивать пациентам индивидуализированное лечение с хорошими результатами, которых они вправе требовать.
Наконец, последний момент, на котором я хотел бы остановиться, – это комбинированное лечение. Как уже упоминалось сегодня, целью лечения является достижение оптимального локального контроля над опухолью с применением одного или нескольких методов, другими словами, комбинированной терапии. В ходе такого лечения сочетаются эндоваскулярные и чрескожные процедуры. При этом речь идет не только о проведении TACE в комбинации с РЧА и микроволновой абляцией – это уже является общепринятым подходом к лечению определенных новообразований, о чем мы говорили сегодня.
Совместно с другими специалистами в 2017 году мы разработали метод электрохимиотерапии, и он очень быстро стал одним из наиболее эффективных и хорошо переносимых методов для борьбы с крупными опухолями и метастазами. Проведение эндоваскулярных процедур в комбинации с электрохимиотерапией согласно нашим публикациям этого года обеспечивает еще более эффективные результаты. У такой комбинации большой потенциал. Согласно результатам нашего исследования, в 94% случаев при такой комбинированной терапии достигается контроль над опухолью, а также полная или частичная ремиссия.
Играет ли искусственный интеллект или автоматизированный анализ снимков в настоящее время какую-либо роль в планировании процедуры TACE или последующем наблюдении после ее проведения?
В ближайшем будущем и в будущем в целом искусственный интеллект будет играть неоценимую роль в области малоинвазивной терапии и интервенционной онкологии.
Совершенно очевидно, что интервенционная онкология будет невозможна без искусственного интеллекта. Мы ожидаем и надеемся добиться в ближайшем будущем более точного определения границ опухоли с помощью искусственного интеллекта, о чем мы уже говорили ранее. Это крайне важный момент, от которого в конечном итоге зависит частота рецидивов и достижение локального контроля над опухолью.
Наверное, прозвучит нескромно, но тот, кто четко понимает границы опухоли, уже имеет ключ к достижению локального контроля над ней.
Это имеет крайне важное значение. Нам нужно признать, что, к сожалению, наше оптическое восприятие фактически ограничено лишь оттенками серого – требовать от наших глаз и зрительной системы большего мы попросту не можем. Поэтому именно ИИ может помочь нам в этом. ИИ – это огромный актив, особенно в таких областях, как интервенционная онкология. В этой сфере однозначно произойдет еще множество изменений.
Что происходит на этапе последующего наблюдения за пациентами после проведения TACE и как оценивается эффективность лечения?
В повседневной клинической практике важную роль играют структурированные процессы. Именно поэтому была проведена кропотливая работа по разработке протоколов для планирования интервенционных вмешательств, их выполнения и последующего наблюдения за пациентами после такого лечения. Эти протоколы создавались годами и постоянно совершенствовались. Безусловно, они и дальше продолжают совершенствоваться по мере внедрения инноваций.
Нужно просто воспринимать это как рабочий процесс. Особое значение здесь имеют несколько моментов. Во-первых, сразу после терапии проводится периинтервенционное медикаментозное лечение, которое, в первую очередь, направлено на симптомы постэмболизационного синдрома после проведения TACE. Во-вторых, в ранней постинтервенционной фазе проводится мониторинг эффективности терапии: мы хотим увидеть полный некроз опухоли в таргетной зоне. Контрольная МРТ проводится через 48 часов после процедуры – столько времени требуется для полного распада и некроза опухолевого очага.
В дальнейшем проводятся другие контрольные обследования, также с помощью МРТ. У нас очень четкий протокол контрольных МРТ обследований, поскольку нам известно, что КТ не способно полноценно оценить опухолевую нагрузку, а нам нужны точные результаты. Мультимодальная магнитно-резонансная томография или многопараметрическая магнитно-резонансная томография являются лучшим диагностическим методом. Что касается контрольных обследований через определенные промежутки времени, они служат не только для мониторинга локального контроля над опухолью, но и для исключения развития рецидивов или появления новых метастазов.
По вашему мнению, какую роль будут играть методы интервенционной онкологии в лечении рака в долгосрочной перспективе – будут ли они дополнять или заменять традиционные методы лечения при определенных показаниях?
За последние десятилетия интервенционная онкология зарекомендовала себя в качестве четвертого столпа, на котором базируется междисциплинарная онкологическая помощь. Наряду с онкогематологией, хирургией и лучевой терапией, четвертым столпом теперь стала интервенционная онкология. Это очевидно и неоспоримо. Причиной тому является чрезвычайно быстрое развитие этой области медицины и появляющиеся инновации, причем в области как эндоваскулярных, так и чрескожных интервенционных процедур. Новые процедуры становятся все более точными и щадящими.
В конечном счете мы движемся в направлении малоинвазивной онкологии, отчасти даже к применению бесконтактных (неинвазивных) процедур, таких как гистотрипсия. Уже сейчас малоинвазивные процедуры заменяют традиционные методы лечения. В частности так происходит на ранних стадиях рака, когда опухоли обнаруживаются на стадии зарождения.
Также, например, при раке печени (гепатоцеллюлярной карциноме) или раке почки (почечно-клеточной карциноме) эффективность абляционных процедур сопоставима с результатами хирургического удаления опухоли, а побочных эффектов значительно меньше.
На ранних стадиях рака малоинвазивные виды терапии уже способны заменить традиционные методы лечения. На поздних стадиях, например, при олигометастатическом раке (когда у пациента присутствует ограниченное количество метастазов), малоинвазивные методы лечения обеспечивают существенные дополнительные преимущества.
Из многих исследований, например, исследования профессора Клока из Нидерландов, известно, что комбинирование абляции и системной терапии увеличивает выживаемость пациентов с раком толстой кишки в четыре раза после 8 лет болезни – не через 4 недели, не через 4 месяца, а через 8 лет болезни выживает в четыре раза больше пациентов, чем после проведения только лишь системной терапии. Для начала эту информацию необходимо переварить и интерпретировать для себя.
Именно поэтому я продолжаю утверждать, что малоинвазивные методы незаменимы в современном междисциплинарном лечении, хотя бы по этическим соображениям, и ни в коем случае нельзя исключать их применение. Таким образом, на всех междисциплинарных онкологических консилиумах обязательно должны присутствовать и специалисты в области интервенционной онкологии, которые дадут свои рекомендации относительно возможности проведения мультимодальной терапии.
Я хотел бы обратиться к специалистам, ко всем экспертам в области онкологии – гематоонкологам, хирургам и лучевым терапевтам – с просьбой о раннем применении малоинвазивных методов лечения в междисциплинарном формате. Клинический опыт показывает, что пациенты охотно обращаются к нам за помощью, но часто слишком поздно. В данной ситуации это определяющий фактор, поскольку, к сожалению, на поздних стадиях рака ограничены возможности даже малоинвазивных методов.